کلیهها یک جفت از اندام بدن انسان هستند که در دو سوی ستون فقرات و در قسمت پایین شکم قرار دارند. بالای هر کلیه یک غده آدرنال (Adrenal Gland) چسبیده است. تودهای از بافت چربی و یک لایه بیرونی از بافت فیبری (فاسیای ژروتا) (Gerotas Fascia)، کلیهها و غدههای آدرنال را در بر میگیرد.
کلیهها بخشی از مجاری ادرار هستند. آنها با جداسازی مواد زائد و آب اضافی از خون، ادرار تولید میکنند. ادرار در فضایی خالی (لگنچه کلیه) در وسط هر کلیه جمع میشود، و سپس از طریق لولهای به نام حالب (Ureter) به مثانه میریزد، و از طریق لوله دیگری به نام پیشابراه (Urethra) از بدن دفع میشود.کلیهها همچنین مادهای تولید میکنند که به کنترل فشار خون و تولید گلبولهای قرمز خون کمک میکند.سرطان در سلولها، یعنی عامل اصلی تولید بافتها، شروع میشود. بافتها هم اعضاء و اندام بدن را میسازند.
بهطور طبیعی، سلولها رشد کرده و هنگامیکه بدن به سلولهای جدید نیاز دارد، تقسیم شده و سلول جدید تولید میکنند. وقتی سلولها پیر میشوند، میمیرند و سلولهای جدید جای آنها را میگیرند.گاهی این فرآیند منظم، اشتباه پیش میرود. سلولهای جدید زمانیکه بدن به آنها نیاز ندارد تشکیل میشوند و سلولهای پیر هم در زمانیکه باید بمیرند، از بین نمیروند. این سلولهای اضافه، تشکیل تودهای از بافت را میدهند که به رشد زائد و یا تومور معروف است. البته تمام تومورها سرطان نیستند.
تومورها خوشخیم (غیرسرطانی) و یا بدخیم (سرطانی) هستند.
تومورهای خوشخیم سرطانی نیستند.
تومورهای خوشخیم بهندرت زندگی انسان را تهدید میکنند.
معمولاً، تومورهای خوشخیم میتوانند برداشته شوند و بهندرت دوباره رشد میکنند.
سلولهای تومورهای خوشخیم به بافتهای اطراف خود و یا دیگر قسمتهای بدن گسترش نمییابند.
تومورهای بدخیم، سرطانی هستند.
تومورهای بدخیم عموماً جدیتر بوده و ممکن است زندگی بیمار را تهدید کنند.
تومورهای بدخیم را معمولاً میتوانند بردارند، اما آنها احتمالاً دوباره رشد میکنند.
سلولهای تومورهای بدخیم به بافتها و اندام اطراف هجوم برده و به آنها آسیب میرسانند. همچنین، سلولهای سرطانی میتوانند از تومور بدخیم جدا شده و وارد جریان خون و یا دستگاه لنفاوی شوند. به همین طریق است که سلولهای سرطانی از سرطان اولیه (تومور اولیه) جدا شده و گسترش مییابد و تومورهای جدیدی در سایر اندام تولید میکند. گسترش سرطان متاستاز نامیده میشود. انواع مختلف سرطان، تمایل به گسترش به قسمتهای مختلف بدن دارند.
انواع مختلفی از سرطان وجود دارد که احتمال دارد در کلیهها آغاز شود. این مقاله دربارۀ سرطان سلول کلیوی (Renal Cell Cancer) است که رایجترین نوع سرطانکلیه در بزرگسالان به شمار میآید. این نوع سرطان آدنوکارسینوم (Adenocarcinoma) کلیوی و یا هایپرنفروم (Hypernephromaa) هم نامیده میشود. نوع دیگری ازسرطان به نام کارسینوم سلول ترانزیشنال (Transitional Cell Carcinoma) هم وجود دارد که برکلیهها اثر میگذارد. این نوع سرطان شبیه به سرطان مثانه بوده و اغلب مانند سرطان مثانه درمان می شود. تومور ویلم (Wilm’s Tumor) رایجترین نوع سرطان کلیه در میان کودکان است. این سرطان با سرطان کلیه در بزرگسالان فرق دارد و به درمان متفاوتی هم نیاز دارد.
وقتی که سرطان کلیه به بیرون از کلیه گسترش مییابد، سلولهای سرطانی اغلب در غدد لنفاوی اطراف یافت میشوند. سرطان کلیه همچنین گاهی به ریهها، استخوانها و یا کبد نفوذ میکند. و نیز ممکن است از یک کلیه به کلیۀ دیگر گسترش پیدا کند.
زمانیکه سرطان از مکان اولیه خود به دیگر نقاط بدن گسترش مییابد (متاستاز)، تومور جدید دارای همان سلولهای غیرطبیعی بوده و همان نام تومور اولیه را خواهد داشت. برای مثال، اگر سرطان کلیه به ریهها سرایت کند، سلولهای سرطانی در ریهها در واقع سلولهای سرطان کلیه هستند. این بیماری سرطان کلیه متاستاتیک است و نه سرطان ریه و به شکل سرطان کلیه، و نه سرطان ریه، درمان میشود. پزشکان تومور جدید را بیماری متاستاتیک و یا بیماری دوردست مینامند.
چه کسی در معرض خطر است؟
سرطان کلیه بیشتر در افراد بالای ۴۰ سال اتفاق میافتد اما هیچکس علت دقیق این بیماری را نمیداند. پزشکان بهندرت میتوانند توضیح دهند که چرا یک فرد بهسرطان کلیه مبتلا میشود و دیگری نمیشود. بههرحال، کاملاً روشن است که سرطان کلیه «مسری» نیست، یعنی هیچکس از شخص دیگری به این بیماری مبتلا نمیشود.
تحقیق نشان داده که کسانی که دارای عوامل خطرزای ابتلا به بیماری هستند بیشتر در معرض ابتلا به بیماری سرطان کلیه قرار دارند. عامل خطرزا به هر چیزی اطلاق میشود که احتمال ابتلای فرد را به آن بیماری افزایش میدهد.
مطالعات، عوامل خطرزای زیر در مورد ابتلا به بیماری سرطان کلیه را مشخص کردهاست:
استعمال دخانیات: سیگار کشیدن عامل خطرزای اصلی بهحساب میآید. سیگاریها دو برابر بیشتر از غیرسیگاریها در معرض ابتلا به این بیماری هستند. مصرف سیگار برگ نیز میتواند خطر ابتلا به این بیماری را افزایش میدهد.
چاقی مفرط: کسانی که دچار چاقی مفرط هستند بیشتر در معرض ابتلا به این بیماری قرار دارند.
فشار خون بالا: فشارخون بالا خطر ابتلا به سرطان کلیه را افزایش میدهد.
دیالیز طولانیمدت: دیالیز نوعی درمان در کسانی است که کلیههای آنها خوب کار نمیکند. دیالیز مواد زائد را از خون جدا میسازد. دیالیز شدن طی مدت چندین سال باعث افزایش خطر ابتلا به سرطان کلیه میشود.
سندروم ون هیپل- لینداو (VHL یا Von Hippel-Lindau) : بیماری بسیار نادری است که در برخی خانوادهها بروز میکند. این بیماری در اثر تغییراتی در ژن (وی.اچ.ال) VHL بهوجود میآید. یک ژن غیرطبیعی (وی.اچ.ال) VHL خطر ابتلا به سرطان کلیه را افزایش میدهد، و گاهی باعث افزایش کیست و یا تومورهایی در چشمها، مغز و دیگر اعضای بدن میشود. اعضای خانواده، آنهایی که دچار این سندروم هستند لازم است جهت بررسی ژن غیرطبیعی (وی.اچ.ال) VHL تحت آزمایش قرار بگیرند. پزشکان ممکن است برای کسانی که دارای ژن غیرطبیعی (وی.اچ.ال) VHL هستند، قبل از اینکه علائم بروز کند شیوههایی را جهت بهبود، تشخیص سرطان کلیه و دیگر بیماریها پیشنهاد کنند.
شغل: برخی افراد بیشتر در معرض خطر ابتلا به سرطان کلیه هستند، زیرا آنها در معرض تماس با برخی مواد شیمیایی خاص و یا عناصری در محل کار خود قرار میگیرند. کارگرانی که در کورههای زغالسنگ در صنعت فولاد و آهن کار میکنند در خطر ابتلا به این بیماری قرار دارند. کارگرانی هم که درمعرض پنبه نسوز و کادمیوم (Cadmium) قرار دارند نیز در خطر هستند.بیشتر کسانی که دارای عوامل خطرزای ابتلا به این بیماری هستند، دچار سرطان کلیه نمیشوند. از طرف دیگر، بیشتر آنهایی که دچار این بیماری میشوند هیچگونه علائم خطر شناختهشدهای جهت ابتلا به سرطان در آنها یافت نمیشود. آنهایی که فکر میکنند که ممکن است در معرض خطر ابتلا به این بیماری باشند، بایستی این نگرانی خود را با پزشکشان در میان بگذارند. پزشک ممکن است بتواند شیوههایی را برای کاهش خطر ابتلا به بیماری پیشنهاد داده و برنامه مناسبی را برای معاینه عمومی طراحی کند.
علائم بیماری
وجود خون در ادرار (که ادرار را کمی مایل به قرمز تا قرمز پررنگ میکند.)
احساس درد در پهلو که از بین نیز نمیرود.
تودهای در پهلو و یا شکم.
کاهش وزن.
تب.
احساس خستگی زیاد و یا احساس ضعف عمومی بدن.
اکثر اوقات، این علائم به معنی سرطان نیستند. یک عفونت، کیست، و یا دیگر مشکلات هم میتوانند باعث بروز همین علائم شوند. شخصی که دچار هر یک از این علائم است باید برای تشخیص هرگونه مشکل و درمان هرچه سریعتر آن، به پزشک مراجعه کند.
تشخیص بیماری
اگر بیمار علائمی دارد که نشاندهنده سرطان کلیه است، پزشک ممکن است یک یا چند مورد از روشهای زیر را جهت تشخیص بیماری او بهکار برد:
معاینه فیزیکی: پزشک علائم عمومی سلامت فردی، تب و یا فشار خون بالا را بررسی میکند. وی همچنین شکم و پهلوها را جهت بررسی احتمالی تومور لمس میکند.
آزمایش ادرار: ادرار جهت بررسی خون و دیگر علائم بیماری بررسی میشود.
آزمایش خون: آزمایشگاه، نمونهای از خون را جهت بررسی نحوه عملکرد کلیهها بررسی میکند، و در صورت لزوم میزان مواد مختلفی از قبیل کراتینین را مورد سنجش قرار میدهد. سطح بالای کراتینین معرف خوب کار نکردن کلیهها است.
(IVP- Intravenous Pyelogram) : پزشک مادۀ رنگی را به بازوی فرد تزریق میکند. رنگ در کل بدن حرکت کرده و در کلیهها جمع میشود. مادۀ رنگی باعث میشود کلیهها در اشعۀ ایکس بهتر نشان داده شوند. سپس همانطور که رنگ در کلیهها حرکت کرده و به لوله حالب (Ureter) و مثانه میرود، یک سری اشعه ایکس آن را تعقیب میکند. اشعۀ ایکس تومور کلیه و یا هر مشکل دیگری را نشان خواهد داد.
سی.تی.اسکن (CAT Scan): دستگاه اشعۀ ایکس که به کامپیوتر متصل است یکسری عکس دقیق از کلیهها میگیرد. ممکن است به بیمار ماده رنگی تزریق شود که کلیهها واضحتر در عکس نشان داده شوند. اِی.سی.تی.اسکن (ACTT) میتواند تومور کلیه را نشان دهد.
سونوگرافی (Ultrasound): دستگاه سونوگرافی از امواج صوتی که قابل شنیدن برای افراد نیست استفاده میکند. امواج پس از برخورد به کلیهها منعکس میشوند و یک کامپیوتر با استفاده از پژواک صدا، عکسی به نام سونوگرام تولید میکند، که تومور و یا کیست در عکس ظاهر خواهد شد.
بیوپسی (نمونهبرداری): در پارهای موارد، پزشک نمونهبرداری انجام میدهد. نمونهبرداری به برداشتن بافت جهت بررسی سرطان اطلاق میشود. پزشک جهت برداشتن مقدار کمی از بافت، سوزن باریکی را از طریق پوست وارد کلیه میکند، و برای هدایت سوزن از سونوگرافی و یا اشعه ایکس استفاده میکند. آسیبشناس هم با استفاده از میکروسکوپ سلولهای سرطانی در بافت را بررسی میکند.
جراحی: در بسیاری از موارد، براساس نتایج سیتیاسکن، سونوگرافی، و اشعۀ ایکس، پزشک اطلاعات کافی را جهت توصیه به جراحی برای برداشتن قسمتی و یا همه کلیه بهدست میآورد. آسیبشناس هم با بررسی بافت در زیر میکروسکوپ تشخیص نهایی خود را اعلام خواهد کرد.
مرحلهبندی
برای طرح بهترین درمان، پزشک باید مرحله (درجه شدت) بیماری را بداند. مرحله بیماری به اندازه تومور، و اینکه سرطان گسترش یافته یا نه و به چه قسمتهایی از بدن رسوخ کرده است، بستگی دارد.
مرحلهبندی شامل مواردی از قبیل آزمایشهای عکسبرداری از قبیل سونوگرافی و یا سی.تی.اسکن میشود. پزشک همچنین ممکن است از ام.آر.آی. (MRI) نیز استفاده کند. برای چنین آزمایشی، یک آهنربای قوی که به کامپیوتر متصل است عکسهای دقیقی از اعضای بدن و رگهای خونی برمیدارد.
پزشکان سرطان کلیه را براساس مراحل زیر درجهبندی میکنند:
مرحله یک (۱): مرحله اولیه سرطان کلیه است. تومور به اندازه ۷ سانتیمتر و حداکثر به اندارۀ یک توپ تنیس است. سلولهای سرطانی تنها در کلیه یافت میشوند.
مرحله دو (۲): این مرحله هم، مرحله اولیه سرطان کلیه بهحساب میآید، اما تومور بزرگتر از ۷ سانتیمتر است. سلولهای سرطانی فقط در کلیه یافت میشوند.
مرحله سه (۳): شامل یکی از موارد زیر است:
تومور فراتر از کلیهها نرفته، اما سلولهای سرطانی دردستگاه لنفاوی و در یکی ازغدد لنفاوی اطراف گسترش یافته، و یا
تومور به غده آدرنال و یا لایههای چربی و بافتهای فیبری (لیفی) که کلیهها را احاطه کردهاند هجوم برده، اما سلولهای سرطانی فراتر از بافت فیبریوس نرفتهاند. سلولهای سرطانی ممکن است در یکی از غدد لنفاوی اطراف یافت شوند؛ و یا
سلولهای سرطانی از کلیه به رگهای خونی بزرگ اطراف رسوخ کردهاند. سلولهای سرطانی ممکن است در یکی از غدد لنفاوی اطراف هم یافت شوند.
• مرحله چهار (۴): شامل یکی از موارد زیر است:
تومور از بافت فیبریوس (لیفی) که کلیهها را دربرمیگیرد فراتر رفته، و یا
سلولهای سرطانی در بیشتر از یک غدۀ لنفاوی یافت میشوند، ویا
سرطان به دیگر قسمتهای بدن از قبیل ریهها نفوذ کرده است.
سرطان عاده سرطانی است که بعد از درمان عود میکند (برمیگردد). سرطان ممکن است به کلیه و یا قسمت دیگری از بدن برگردد.
درمان
بیماران مبتلا به سرطان کلیه، اغلب میخواهند که نقش فعالی در تصمیمگیری برای مراقبتهای پزشکی خود داشته باشند. آنها میخواهند تا آنجا که امکان دارد دربارۀ بیماری خود و درمان آن آگاهی پیدا کنند. بههرحال، شوک و فشارهای عصبی (استرس) بعد از تشخیص ملانوم، فکر کردن دربارۀ تمامی چیزهایی را که بیمار میخواهد از پزشک بپرسد، مشکل میکند. تهیه فهرستی از سؤالها قبل از ملاقات با پزشک مفید است. بیمار برای بهخاطر سپردن گفتههای پزشک میتواند یادداشت بردارد و یا از پزشک اجازه بگیرد که از ضبط صوت استفاده کند. بعضیها نیز از یکی از اعضای خانواده و یا دوست خود میخواهند تا وی را در هنگام گفتوگو با پزشک – جهت شرکت در بحث و یادداشتبرداری یا فقط گوشدادن – همراهی کند.
در مواردی، پزشک، بیمار را به متخصص دیگری ارجاع میدهد و یا خود بیمار تقاضای ارجاع به متخصصین دیگر را میکند. متخصصانی که سرطان کلیه را درمان میکنند عبارتند از پزشکانی که در درمان سیستم ادراری تخصص دارند (اورولوژیست) و پزشکانی که در سرطان تخصص دارند.
گرفتن نظر دوم
بیمار مبتلا به سرطان کلیه ممکن است قبل از شروع درمان بخواهد نظر دومی هم راجع به تشخیص و برنامه درمانی خود بگیرد. برخی شرکتهای بیمه، نظر دوم را الزامی میدانند و بعضی دیگر از شرکتهای بیمه هم در صورتیکه بیمار و یا پزشک تقاضای نظر دوم کنند، آن را تحت پوشش قرار میدهند.
شیوههای متعددی جهت پیدا کردن پزشکی برای گرفتن نظر دوم وجود دارد:
پزشک معالج ممکن است بیمار را به یک و یا چند متخصص دیگر ارجاع دهد. در مراکز سرطان، متخصصان متعددی اغلب بهعنوان یک گروه با هم کار میکنند.
آماده شدن برای درمان
درمان، اساساً بستگی به مرحله بیماری و سلامت عمومی بیمار و سن او دارد. پزشک میتواند گزینههای درمان و نتایج احتمالی آن را توضیح دهد. همچنین پزشک و بیمار میتوانند با کمک هم برنامه درمانی خاصی را طراحی کنند که مطابق با نیازهای بیمار باشد.
بیماران قبل از شروع درمان میتوانند این سؤالات را از پزشک بپرسند:
بیماری من در چه مرحلهای است؟ آیا سرطان گسترش یافته؟ اگر چنین است، کجا؟
گزینههای درمانی من کدام هستند؟ کدامیک را برای من توصیه میکنید؟ آیا بیش از یک نوع درمان دریافت خواهم کرد؟
فواید مورد انتظار هر نوع درمان کدامند؟ آیا این نوع درمان، بیماری را درمان میکند و یا فقط آن را کنترل میکند؟
خطرها و عوارض جانبی احتمالی هر درمان چیست؟ آیا دارویی برای کنترل عوارض جانبی به من خواهید داد؟
درمان چقدر طول خواهد کشید؟
هزینه احتمالی درمان چقدر خواهد بود؟ آیا بیمه هزینهها را پوشش خواهد داد؟
درمان چگونه بر فعالیتهای روزمره من تأثیر خواهد گذاشت؟
هر چند وقت یکبار نیاز به معاینه عمومی دارم؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
لازم نیست بیماران همۀ سؤالها را در یک جلسه بپرسند و یا پاسخ تمام آنها را دریافت کنند. فرصتهای دیگری هم خواهند داشت تا از پزشک بخواهند موارد مبهم را برای آنها روشن کرده و نیز از وی تقاضای اطلاعات بیشتری بکنند.
شیوههای درمان
مبتلایان به سرطان کلیه ممکن است تحت عمل جراحی، آمبولیزه (مسدود)کردن شریان (Embolization)، پرتودرمانی، درمان بیولوژیک، و یا شیمیدرمانی قرار بگیرند. برخی از بیماران هم ترکیبی از درمانها را دریافت میکنند.
در هر مرحله از بیماری، مبتلایان به سرطان کلیه، درمانی را برای کنترل درد و یا علائم دیگر، کاهش عوارض جانبی درمان و کاهش مشکلات عاطفی و عملی دریافت میکنند. این نوع درمان، مدیریت علائم بیماری، مراقبتهای حمایتی و یا مراقبتهای تسکینی نامیده شود.
بیمار میتواند از پزشک خود دربارۀ شرکت در یک پژوهش بالینی – که مطالعه تحقیقاتی شیوههای جدید درمان است – نظر بخواهد. بخش «امیدهای تحقیقات سرطان» اطلاعات بیشتری را دربارۀ پژوهشهای بالینی ارائه میکند.
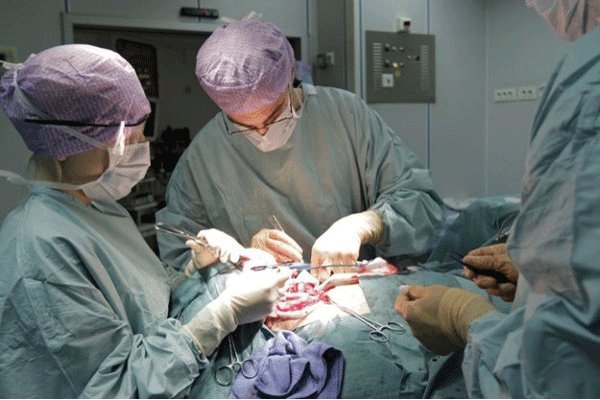
جراحی رایجترین نوع درمان برای سرطان کلیه است و نوعی درمان موضعی بهحساب می آید. جراحی، سرطان در کلیه و نواحی نزدیک به تومور را درمان میکند.
به جراحی که جهت برداشتن کلیه انجام میشود نفرکتومی (خارج کردن کلیه) (Nephrectomy) میگویند. انواع مختلفی از نفرکتومی هست که نوع آن اساساً بستگی به مرحله تومور دارد. پزشک میتواند هر نوع درمان را تشریح کرده و توضیح دهد که کدام مورد، مناسبترین نوع درمان برای بیمار است.
برداشتن کامل کلیه (Radical Nephrectomy): سرطان کلیه معمولاً از طریق نفرکتومی اساسی درمان میشود که در آن جراح تمام کلیه همراه با غده آدرنال و قسمتی از بافت اطراف آن را برمیدارد. تعدادی از غدد لنفاوی اطراف نیز ممکن است برداشته شوند.
برداشتن سادۀ کلیه (Simple Nephrectomy): جراح فقط کلیه را خارج میکند، بعضی از بیماران مبتلا به سرطان کلیه در مرحله یک (۱) معمولاً تحت عمل جراحی نفرکتومی ساده قرار میگیرند.
برداشتن جزئی از کلیه (Partial Nephrectomy): جراح تنها بخشی از کلیه را که حاوی تومور است خارج میکند. این نوع جراحی معمولاً برای بیمارانی بهکار میرود که تنها یک کلیه دارند یا سرطان بر هر دو کلیه آنها اثر گذاشته است. علاوه بر این، بیمارانی که تومور کلیۀ آنها کوچک (کمتراز ۴ سانتیمتر) است هم ممکن است تحت این جراحی قرار بگیرند.
بیماران، قبل از جراحی میتوانند این سؤالات را از پزشک بپرسند:
چه نوع عمل جراحی را برای من توصیه میکنید؟
آیا باید غدد لنفاوی برداشته شود؟ و چرا؟
جراحی چه خطراتی دارد؟ آیا دچار عوارض طولانیمدت خواهم شد؟ آیا نیاز به دیالیز خواهم داشت؟
آیا لازم است که مقداری از خون خود را ذخیره کنم تا در موقع نیاز به تزریق انتقال خون از آن استفاده شود؟
بعد از عمل چه احساسی خواهم داشت؟
چه مدت باید در بیمارستان بستری باشم؟
چه موقع میتوانم به فعالیتهای عادی و روزمره خود برگردم؟
هر چند وقت یکبار باید معاینه عمومی شوم؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
آمبولیزه کردن شریان
آمبولیزه کردن شریان، نوعی درمان موضعی است که تومور را کوچک میکند. گاهی این درمان قبل از عمل جراحی انجام میشود تا آن را سادهتر کند. زمانیکه امکان جراحی وجود ندارد، آمبولیزاسیون ممکن است جهت کمک به کاهش علائم سرطان کلیه مورد استفاده قرار گیرد.
پزشک یک لوله باریک (کاتتر) را داخل رگ خونی پا وارد میکند. لوله از داخل رگ خونی اصلی (شریان کلیه) که فراهمکننده خون برای کلیه است عبور داده میشود، و جهت انسداد جریان خون به کلیه مادهای را وارد خون میکند و این انسداد مانع رسیدن اکسیژن و دیگر مواد مورد نیاز جهت رشد تومور میشود.
بیماران قبل از شروع آمبولیزه کردن شریان میتوانند این سؤالها را از پزشک بپرسند:
چرا به این روش نیاز دارم؟
آیا باید در بیمارستان بستری شوم؟ برای چه مدت؟
خطرات و عوارض جانبی آن چیست؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
پرتودرمانی
پرتودرمانی (که به آن رادیوتراپی هم میگویند) نوعی دیگر از درمان موضعی است. در پرتودرمانی از اشعۀ با انرژی بالا جهت از بین بردن سلولهای سرطانی استفاده میشود. این نوع درمان فقط بر سلولهای سرطانی در ناحیه مورد درمان اثر میگذارد. دستگاه بزرگی، پرتو را به بدن میفرستد. بیمار در بیمارستان و یا درمانگاه به مدت ۵ روز در هفته و طی چندین هفته این درمان دریافت خواهد کرد.
تعداد کمی از بیماران قبل از جراحی جهت کوچک کردن تومور تحت پرتودرمانی قرار میگیرند. بعضی نیز آن را بعد از جراحی و جهت از بین بردن سلولهای سرطانی باقیمانده در محل تحت پرتو درمانی قرار میگیرند. کسانی که میتوانند تحت عمل جراحی قرار بگیرند ممکن است جهت تسکین درد و دیگر مشکلات بهوجود آمده در اثر سرطان، تحت پرتودرمانی قرار بگیرند.
بیماران قبل از شروع پرتودرمانی، میتوانند این سؤالها را از پزشک بپرسند:
چرا نیاز به این نوع درمان دارم؟
خطرات و عوارض جانبی این درمان چیست؟
آیا دچار عوارض طولانی خواهم شد؟
درمان چه موقع شروع خواهد شد؟ چه وقت تمام میشود؟
در طول درمان چه احساسی خواهم داشت؟
جهت مراقبت از خود در طول درمان چه کارهایی باید انجام دهم؟
آیا میتوانم به فعالیتهای روزمره خود ادامه دهم؟
هر چند وقت یکبار نیاز به معاینه عمومی دارم؟
آیا شرکت در یک پژوهش بالینی برای من مناسب است؟
درمان بیولوژیک
درمان بیولوژیک نوعی درمان سیستمیک (فراگیر) است. در این نوع درمان از مادهای استفاده میشود که از طریق جریان خون وارد سلولها شده و تمام سلولهای بدن را تحت تأثیر قرار میدهد. درمان بیولوژیک از توانایی طبیعی بدن (سیستم ایمنی) جهت مبارزه با سرطان استفاده میکند.
پزشک بعضی از بیمارانی که دارای سرطان متاستاتیک کلیه هستند، Intrfiro Alph و یا Interleukin2 (که IL-2 و یا Aldesleukin نامیده میشوند) تجویز میکند. بدن بهطور طبیعی این مادهها را به مقدار کم و در پاسخ به عفونتها و سایر بیماریها تولید میکند. برای درمان سرطان، این مواد در مقادیر زیاد در آزمایشگاه ساخته میشوند.
شیمیدرمانی
شیمیدرمانی نیز نوعی درمان سیستمیک است. داروهای ضدسرطان از طریق خون در کلیه قسمتهای بدن جریان میِیابند. اگرچه که این داروها برای درمان بسیاری از بیماریها مفید واقع شدهاند، اما برای مبارزه با سرطان کلیه استفاده کمی دارند. بههرحال، بسیاری از پزشکان درحال مطالعۀ داروهای جدید و ترکیبات دارویی جدیدی هستند که ممکن است مؤثر واقع شوند. بخش «امیدبخشی تحقیقات سرطان» اطلاعات بیشتری را دربارۀ این مطالعات ارائه میدهد. بیماران قبل از شروع درمان بیولوژیک و شیمیدرمانی میتوانند این سؤالات را از پزشک بپرسند:
چرا نیاز به این درمان دارم؟
این درمان چگونه عمل میکند؟
فواید احتمالی این درمان چیست؟
خطرها و عوارض جانبی احتمالی این درمان چه هستند؟ من چه کاری میتوانم برای مقابله با آن انجام دهم؟
درمان چه موقع آغاز میشود؟ چه وقت تمام میشود؟
آیا نیاز دارم در بیمارستان بستری شوم؟ برای چه مدت؟
درمان بر فعالیتهای روزمره من چه تأثیری خواهد داشت؟
آیا شرکت در پژوهش بالینی برای من مناسب است؟
عوارض جانبی درمان سرطان
از آنجا که درمان ممکن است به بافتها و سلولهای سالم آسیب برساند، بنابراین عوارض جانبی ناخواسته رایج هستند. این عوارض جانبی بستگی به بسیاری از عوامل، از قبیل محل تومور و نوع و میزان درمان دارد. عوارض جانبی معمولاً برای همۀ افراد یکسان نبوده و حتی هر جلسۀ درمان با جلسۀ دیگر تفاوت دارد. قبل از شروع درمان، گروه پزشکی، عوارض جانبی احتمالی را برای بیمار تشریح کرده و راههایی را جهت کمک به بیمار برای مدیریت آنها پیشنهاد میکند.
پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) مقالههای مفیدی را دربارۀ درمان سرطان و راههای مقابله با عوارض جانبی آن فراهم کرده است که از جمله، عبارتند از: شما و پرتودرمانی، شما و شیمیدرمانی، و توصیههایی در مورد تغذیه برای بیماران سرطانی. برای دسترسی به سایر منابع اطلاعاتی دربارۀ عوارض جانبی به بخش انتشارات پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) مراجعه کنید.
بهبود بعد از جراحی نیاز به زمان دارد. زمان لازم جهت بهبود برای هر بیمار متفاوت است. بیماران اغلب در روزهای اول بعد از جراحی احساس ناراحتی میکنند. بهرحال، دارو معمولاً میتوانند درد را کنترل کند. بیمار باید قبل از جراحی، درمورد برنامهای جهت تسکین درد با پزشک و یا پرستار خود صحبت کند. در صورت نیاز به تسکین بیشتر درد، پزشک میتواند بعد از جراحی برنامه را تغییر دهد.احساس ضعف و خستگی برای مدتی بعد از عمل، رایج است. گروه مراقب پزشکی با کنترل میزان مایعات مصرفشده توسط بیمار و میزان ادرار تولید شده، علائم احتمالی مشکلات کلیه را تحتنظر قرار میدهد. آنها همچنین مراقب علائم خونریزی، عفونت، و یا دیگر مشکلاتی را که نیاز به درمان فوری دارند هستند. تستهای آزمایشگاهی به گروه مراقب پزشکی کمک میکند که علائم بروز مشکلات را زیر نظر داشتهباشد.
اگر یک کلیه برداشته شود، کلیه باقیمانده عموماً قادر خواهد بود که کار هر دو کلیه را انجام دهد. اما اگر کلیه باقیمانده بهخوبی کار نکند و یا هر دو کلیه برداشته شوند، برای تصفیۀ خون باید دیالیز انجام شود. برای تعداد کمی از بیماران هم، پیوند کلیه میتواند یک گزینه باشد. برای انجام این فرآیند، جراح متخصص پیوند، کلیه سالم یک اهداکننده را جایگزین کلیه بیمار میکند.
آمبولیزه کردن شریان
بعد از آمبولیزه کردن شریان، برخی بیماران دچار کمردرد و یا تب خواهند شد. دیگر عوارض جانبی عبارتند از حالت تهوع و استفراغ.
پرتودرمانی
عوارض جانبی پرتودرمانی بستگی زیادی به میزان پرتوی داده شده و محل مورد درمان دارد. ممکن است بیمار در طول پرتودرمانی و بهخصوص در طی هفتههای آخر درمان بسیار احساس خستگی کند. استراحت از اهمیت بالایی برخوردار است، اما پزشکان اغلب توصیه میکنند که بیماران تا حد امکان فعال باقی بمانند.
پرتودرمانی کلیه و نواحی اطراف آن بعضی وقتها باعث تهوع، استفراغ، اسهال، و یا ناراحتی در دفع ادرار میشود. پرتودرمانی همچنین باعث کاهش تعداد گلبولهای سفید سالم خون، که در بدن در مقابل عفونت دفاع میکنند، خواهد شد. علاوه براین، پوست در نواحی مورد درمان گاهی قرمز، خشک و حساس میشود. با اینکه عوارض جانبی پرتودرمانی میتواند باعث ناراحتی شود، پزشک معمولاً آنها را درمان و یا مهار میکند.
درمان بیولوژیک
درمان بیولوژیک گاهی باعث علائمی شبیه به آنفلولانزا، مثل چاییدن، تب، درد مفاصل، ضعف، از دست دادن اشتها، تهوع، استفراغ و اسهال میشود. بعضی بیماران دچار خارش پوست میشوند. این مشکلات میتواند جدی باشد، اما بعداز اینکه درمان متوقف شود برطرف میشوند.
شیمیدرمانی
عوارض جانبی شیمیدرمانی بستگی زیادی به داروهای بهخصوص و میزان مصرف آن در هر وعده دارد. بهطور کلی، داروهای ضدسرطان بر سلولهایی که بهسرعت تقسیم میشوند تأثیر میگذارند، بهخصوص بر:
سلولهای خونی: این سلولها با عفونت مبارزه کرده، به انعقاد خون کمک میکنند و اکسیژن را به تمام نقاط بدن میرسانند. وقتی که داروها بر سلولهای خونی اثر میگذارند، احتمال بیشتری هست که بیمار به عفونت دچار شود، بهسادگی کبود شده و یا خونریزی کند و ممکن است احساس ضعف و خستگی هم بکند.
سلولهای موجود در ریشه مو: شیمیدرمانی میتواند منجر به ریزش مو شود. ولی موها دوباره رشد میکنند، اما موهای جدید گاهی تا حدودی در رنگ و بافت متفاوت از قبل خواهند بود.
سلولهایی که دستگاه گوارش را میپوشانند: شیمیدرمانی میتواند باعث کماشتهایی، تهوع و استفراغ، اسهال، و یا سوزش لب و دهان شود. بسیاری از این عوارض جانبی با دارو قابل کنترل هستند.
تغذیه
بیمار باید در طول درمان سرطان، خوب تغذیه کند. آنها باید کالری کافی جهت حفظ وزن متعادل و پروتئین کافی جهت حفظ توانایی خود را دریافت کنند. تغذیه خوب اغلب به مبتلایان به سرطان کمک میکند که احساس بهتری داشته و انرژی کافی داشته باشند.
اما خوب خوردن در بعضی مواقع مشکل است. اگر بیمار احساس خستگی و ناراحتی کند، معمولاً تمایلی به خوردن از خود نشان نمیدهد. علاوه براین، عوارض جانبی درمان از قبیل: کماشتهایی، حالت تهوع، و یا استفراغ، میتواند مشکلساز باشد. بعضی از بیماران در طول درمان سرطان، احساس میکنند که غذا طعم خوبی ندارد.
پزشک، متخصص تغذیه، و دیگر مراقبین سلامت شیوههایی راجهت حفظ تغذیه سالم ارائه میکنند. بیمار و خانوادۀ او میتوانند مقاله پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) به نام توصیههایی دربارۀ تغذیه بیماران سرطانی را که حاوی بسیاری از ایدهها و دستورهای غذایی مفید است، مطالعه کنند. بخش انتشارات پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) شما را راهنمایی میکند که چگونه به این انتشارات دست پیدا کنید.
مراقبت پیگیرانه
پیگیری مراقبت پس از درمان سرطان کلیه، بسیار مهم است. حتی وقتی که بهنظر میرسد سرطان بهطور کامل برداشته شده و یا از بین رفته است، بعضی وقتها به علت باقی ماندن سلولهای سرطانی در بدن، بیماری دوباره عود میکند. پزشک بهبود بیمار را بعد از درمان سرطان کلیه زیر نظر میگیرد و وی را جهت بررسی عود سرطان معاینه میکند. معاینات عمومی کمک میکند تا هیچ تغییری در سلامت بیمار نادیده گرفته نشود. ممکن است بیمار نیاز به انجام تستهای آزمایشگاهی، رادیوگرافی قفسه سینه، سی.تی.اسکن، و یا دیگر آزمایشها داشته باشد.
پایگاه علمی، پزشکی و آموزشی مؤسسه تحقیقات، آموزش و پیشگیری سرطان (www.ncii.ir) مقالهای را برای بیمارانی که درمان خود را کامل کردهاند تهیه کرده تا به آنها کمک کند پاسخ سؤالهای خود را دربارۀ مراقبت حمایتی و دیگر نگرانیها بیابند. سری مقالههای «رویارویی با آینده: زندگی بعد از درمان سرطان» توصیههایی را ارائه میکند تا فرد بیشترین بهره را از ملاقاتهای خود با پزشک ببرد. این مقاله توضیح میدهد که چگونه با پزشک خود دربارۀ طرح برنامهای برای بهبود و سلامت در آینده گفتوگو کنید.
حمایت از بیماران مبتلا به سرطان کلیه
زندگی با یک بیماری جدی مانند سرطان کلیه، معمولاً آسان نیست. مبتلایان به سرطان کلیه در مورد مراقبت از خانوادههای خود، حفظ شغل، و یا ادامه فعالیتهای روزمرهشان نگران هستند، نگرانی دربارۀ انواع درمان و مدیریت عوارض جانبی آنها، بستری شدن در بیمارستان، و هزینههای درمان هم رایج است. پزشکان و پرستاران و نیز دیگر اعضای گروه مراقبت پزشکی میتوانند پاسخگوی سؤالهای این بیماران دربارۀ درمان، کار، و دیگر فعالیتها باشند. ملاقات با یک مددکار اجتماعی یا مشاور و میتواند برای کسانی که مایل به صحبت دربارۀ احساسات خود و یا نگرانیهایشان هستند، مفید باشد. اغلب، مددکار اجتماعی منابع و مراجعی را جهت ارائه کمکهای مالی، رفت و آمد، پرستاری در منزل و یا حمایتهای عاطفی پیشنهاد میکند.
گروههای حمایتی هم میتوانند مفید واقع شوند. در این گروهها، بیماران و خانوادههای آنها دور هم جمع میشوند و آنچه را دربارۀ راههای مقابله با بیماری و اثرات درمان یاد گرفتهاند، با دیگران در میان میگذارند. این گروهها حمایت خود را به صورت رو در رو، از طریق تلفن و یا اینترنت ارائه میدهند. بیماران میتوانند با یکی از اعضای گروه مراقبت پزشکی خود دربارۀ پیدا کردن یک گروه حمایتی صحبت کنند.
امیدبخشی تحقیقات سرطان
پزشکان سراسر دنیا مشغول انجام پژوهشهای بالینی مختلفی هستند. این پژوهشها، مطالعات تحقیقاتی هستند که افراد بهصورت داوطلبانه در آن شرکت میکنند و شیوههای جدید درمان – از جمله درمان ملانوم – مورد مطالعه قرار میگیرد. این تحقیقات تا بهحال منجر به پیشرفتهای زیادی شده و پژوهشگران به تحقیقات خود جهت یافتن شیوههایی که مؤثرتر باشند ادامه میدهند.بیمارانی که به این مطالعات میپیوندند اولین کسانی هستند که فرصت بهره بردن از درمانهایی را پیدا میکنند که در تحقیقات اولیه امیدبخش بودهاند. آنها همچنین با کمک به پزشکان جهت کسب آگاهی بیشتر دربارۀ بیماری، سهم مهمی در پیشرفت علم پزشکی دارند. اگرچه پژوهشهای بالینی ممکن است دارای خطراتی باشد، محققان جهت محافظت از بیمار بسیار با دقت عمل میکنند.پژوهشگران در حال مطالعه جراحی، درمان بیولوژیک، شیمیدرمانی و ترکیبی از این درمانها هستند. آنها همچنین درحال ترکیب شیمیدرمانی با درمانهای جدید از قبیل پیوند سلولهای بنیادی هستند. پیوند سلول بنیادی به بیمار اجازه میدهد که با میزان تجویز و مصرف بالایی از دارو، تحت درمان قرار بگیرد. میزان بالای دارو، سلولهای سرطانی و نیز گلبولهای قرمز خون را که در مغز استخوان وجود دارد، از بین میبرد. بعد از مدتی، بیمار سلولهای بنیادی سالمی را از اهداکننده دریافت میکند. سلولهای بنیادی پیوندی گلبولهای قرمز خون جدید تولید میکند.شیوههای دیگری هم در دست مطالعه است. برای مثال، محققین در حال مطالعه واکسنهای سرطان هستند که به سیستم ایمنی بدن کمک می کند تا سلولهایسرطانی کلیه را پیدا کرده و مورد حمله قرار دهند.